Iekaisuma molekulas, kas saistītas ar ultravioletā starojuma izraisītu ādas novecošanos, 1. daļa
Jun 14, 2022
Lūdzu sazinietiesoscar.xiao@wecistanche.comlai iegūtu vairāk informācijas
Abstract:Āda ir lielākais un sarežģītākais cilvēka ķermeņa orgāns, kas sastāv no vairākiem slāņiem ar dažāda veida šūnām. Dažādi vides stresa faktori, piemēram, ultravioletais starojums (UVR), temperatūra, gaisa piesārņotāji, smēķēšana un diēta, paātrina ādas novecošanos, stimulējot iekaisuma molekulas. UJVR izraisīto ādas novecošanos raksturo elastības zudums, smalkas līnijas, grumbas, samazināts epidermas un dermas komponents, palielināta epidermas caurlaidība, aizkavēta brūču dzīšana un aptuveni 90 procenti ādas novecošanās. Šie ārējie faktori var izraisīt novecošanos ar reaktīvo skābekļa sugu (ROS) izraisītu iekaisumu, kā arī novecojusi āda ir asinsrites iekaisuma molekulu avots, kas paātrina ādas novecošanos un izraisa ar novecošanos saistītas slimības. Šis pārskata raksts koncentrējas uz iekaisuma ceļiem, kas saistīti ar UVR izraisītu ādas novecošanos.
Atslēgvārdi:iekaisums; ultravioletais starojums (UVR); ādas novecošanās

Lūdzu, noklikšķiniet šeit, lai uzzinātu vairāk
1. Ievads
Cilvēka āda ir lielākais orgāns organismā un aizsargā mūsu iekšējos orgānus no ārējās pasaules, un tādējādi ir pakļauta dažāda veida bīstamiem vides stimuliem. Ādas novecošanās ir viena no redzamākajām cilvēka novecošanās pazīmēm, kas ir atkarīga no hronoloģiskām parādībām (iekšējā novecošanās) un ārējiem faktoriem (ārēja novecošanās vai fotonovecošanās). Iekšējā novecošanās ir normāls fizioloģisks process, kam raksturīga samazināta šūnu proliferācija bazālajos slāņos un novecojošu šūnu uzkrāšanās epidermā un dermā, kas izraisa ādas sausumu, retināšanu, smalkas grumbiņas, niezi [] un uzņēmību pret daudziem ādas bojājumiem, piemēram, infekcijām, autoimūnas slimības un ļaundabīgi audzēji [2]. Ārējiem faktoriem, tostarp piesārņojošām vielām, smēķēšanai, uzturam, temperatūrai un jo īpaši ultravioletajam un infrasarkanajam starojumam, ir lielāka ietekme uz iekaisuma saasināšanos un novecošanas fenotipiem, piemēram, grumbām, neregulāru pigmentāciju, ādas sausumu un samazinātu dermas un epidermas biezumu [3]. Ultravioleto starojumu (UVR) dabiski izstaro saule un mākslīgie avoti, un tas var izraisīt nopietnus ādas bojājumus, ko dēvē par saules apdegumiem. Galvenie mākslīgie UVR avoti ir dzīvsudraba tvaika lampas, ar ūdeni dzesējamas spuldzes un ar gaisu dzesējamas lampas, ko galvenokārt izmanto diagnostikas un ārstēšanas nolūkos.tuksneša hiacinteHroniska UVR iedarbība ar mazāku devu izraisa saules iedegumu un paātrina ādas novecošanos, ko sauc par fotonovecošanos. Saules gaismas UVR var iedalīt trīs veidos pēc to viļņa garuma: UVA (320-400 nm), UVB (280-320 nm) un UVC (100-280 nm)[4]. Tostarp gandrīz visi UVC un daži UVB tiek absorbēti ozona slānī, un tiem nav nekādas ietekmes uz mūsu ādu [5,6]. Pārējais UVB var iekļūt ādas epidermā un izraisīt eritēmu (saules apdegumus), savukārt UVA var iekļūt dermā un ir aptuveni 98 procenti atbildīgs par būtisku ādas novecošanos [7] (1. attēls).
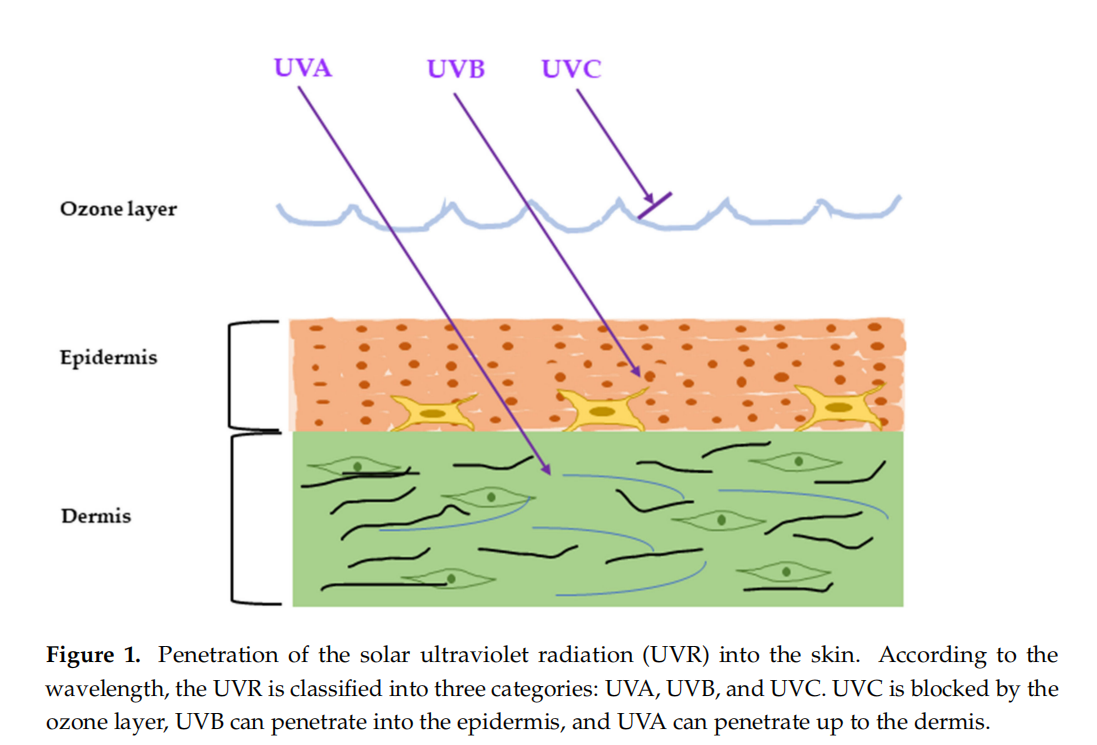
UVB, ko absorbē epidermas šūnas, izraisa DNS bojājumus, palielina oksidatīvo stresu un reaktīvās skābekļa sugas (ROS), kā arī izraisa priekšlaicīgu novecošanos[8,9]. UVA, gluži pretēji, ir lielāks viļņa garums, kas var izraisīt netiešus DNS bojājumus, kā arī kolagēna un elastīna šķiedru noārdīšanos oksidatīvā stresa ceļā[4]. Kopumā hroniska UVR iedarbība izraisa nikotīnamīda adenīna dinukleotīda fosfāta (NADPH) oksidāzes palielināšanos un rada ROS, kas paaugstina iekaisumu, citokīnus, ķemokīnus un ādas novecošanos [10]. Hronisks un pastāvīgs UVR izraisīts iekaisums var vājināt ādas aizsardzības mehānismus un noārdīt kolagēna un elastīna šķiedras, un galu galā izraisīt priekšlaicīgu novecošanos. Šī pārskata mērķis ir apspriest iekaisuma molekulas, kas saistītas ar UVR izraisītu ādas novecošanos.flavonoīdu ekstrakcijas metode pdfŠajā pārskatā mūsu galvenā uzmanība ir pievērsta UVR ietekmei uz epidermas keratinocītiem un dermas fibroblastiem ādas novecošanas procesā.

2. UVR izraisīta iekaisuma reakcija
Ir labi saprotams, ka akūtā ādas reakcija uz UVR ir iekaisums, piemēram, eritēma un tūska, kā arī DNS un mitohondriju bojājumi, ko izraisa ROS [11]. Galvenās ROS sugas, kas iesaistītas šajā procesā, ir superoksīda radikāļu anjons (O,-), hidroksilradikālis (OH), ūdeņraža peroksīds (H, O,) un singleta skābekļa sugas (O,)[12]. Ir ziņots, ka UVB (290-320 nm) iedarbība izraisīja būtisku ROS ražošanas pieaugumu cilvēka epidermas keratinocītu (HaCaT) šūnās, kā arī samazināja šūnu dzīvotspēju [13]. ROS ir regulāra skābekļa metabolisma blakusprodukts un ir iesaistīts daudzās fizioloģiskās funkcijās, piemēram, šūnu signalizācijā, nodrošinot aizsardzības mehānismus pret patogēniem un šūnu proliferāciju. Tomēr UVR iedarbība uz ādu var radīt palielinātu ROS daudzumu, kas izraisa nelīdzsvarotību starp ROS ražošanu un antioksidantu aizsardzības mehānismiem, kā rezultātā rodas oksidatīvs stress[10,14]. Apburtā lokā šis oksidatīvais stress var palielināt ROS veidošanos un var izraisīt gan iekaisumu, gan pro-iekaisuma citokīnu aktivāciju, piemēram, interleikīnu-2(IL-2), interleikīnu-6(IL{). {12}}), un audzēja nekrozes faktors (TNF-), kas ietver vairākus ceļus, tostarp kodolfaktora kappa vieglās ķēdes pastiprinātāju aktivētā B(NF-kB), hipoksijas izraisīto faktoru 1-alfa(HIF{{17}). }a), kodolfaktora eritroīda 2-saistītais faktors 2 (Nrf-2) un aktivatora proteīns 1 (AP-1)[15,16]. Ar UVR saistīts iekaisums ir saistīts arī ar kloto deficītu. Klotho ir transmembrānas proteīns, kas pazīstams arī kā pretnovecošanās hormons, kas aizsargā pret dažādiem stresa faktoriem [17]. Vairāki pētījumi ir apstiprinājuši, ka kloto funkciju veicina NF-kB ceļš. UV starojums izraisīja kloto mRNS un olbaltumvielu ekspresijas samazināšanos, kā arī palielināja iekaisuma veicinošo citokīnu, piemēram, interleikīna-1 (IL-1), interleikīna-6(IL-6) ekspresiju. ), un TNF- HaCaT šūnās. Turklāt kloto pārmērīga ekspresija cilvēka keratinocītos samazināja UV izraisītos šūnu bojājumus un iekaisumu, inhibējot NF-kB kodola translokāciju, kā arī samazināja H2O2-inducēto iekaisumu, inhibējot Toll-like Receptor 4 ekspresiju [18,19]. Sirtuīni, no nikotīnamīda adenīna dinukleotīda (NAD( plus )) atkarīga histona dezacetilāze, arī pievērš uzmanību to spējai palielināt dzīves ilgumu, jo tie var aizkavēt šūnu novecošanos un veicināt DNS bojājumu atjaunošanos. Ir pierādīts, ka SIRT1, Sirtuins ģimenes loceklis, parāda pretiekaisuma iedarbību, inhibējot NF-kB signālu pārraidi. UVR var izraisīt arī hronisku iekaisumu, samazinot SIRT1 ekspresiju cilvēka keratinocītos [20,21] (2. attēls).

2.1. Lielas iekaisuma reakcijas epidermā pēc UV iedarbības
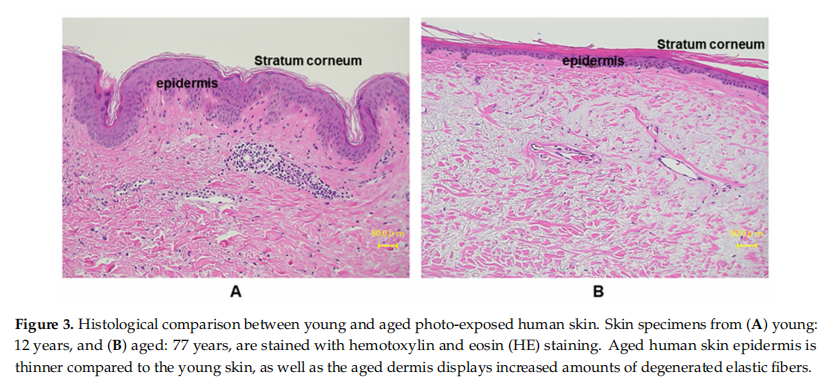
Ārējais ādas slānis ir epiderma, un tā pastāvīgi atjaunojas un diferencējas. Tas darbojas arī kā barjera pret ārējo pasauli, un to vistiešākajā veidā ietekmē apkārtējā vide, galvenokārt UVR. Epiderma galvenokārt sastāv no četru veidu šūnām: pārsvarā keratinocīti (~90 procenti), melanocīti, Langerhansa šūnas un Merkeles šūnas[22]. Keratinocīti veido ūdens barjeru, izmantojot stratum corneum (SC), kas veidojas epidermas bazālajā slānī, un ciešie savienojumi veido barjeru stratum granulosum [23]. Gandrīz visu UVB absorbē SC, epidermas ārējais slānis. Vairākos rakstos ir pētīta UVR ietekme uz epidermu [24-26]. Lielākie SC bojājumi, ko izraisa UV iedarbība, ietver raupju un dehidrētu tekstūru, samazinātu atslāņošanos un barjeras funkciju, kā arī kaitīgu ietekmi uz šūnu kohēziju [27]. Hronisku UV starojumu apstarotajai epidermai raksturīga epidermas retināšana, smalkas grumbiņas, sausums un traucēta epidermas barjeras funkcija [26,28].flavonoīdiIn vitro pētījumi parādīja epidermas biezuma palielināšanos pēc UV starojuma cilvēka paraugos, savukārt klīniskā pētījumā tika ziņots par pakāpenisku epidermas biezuma samazināšanos vietās, kas pakļautas minimālai saules gaismai [29-32]. Šī neatbilstība ir atkarīga no UV iedarbības hroniskuma. Akūta stimulācija ar UV pastiprina keratinocītu proliferāciju, aktivizējot epidermas augšanas faktora receptoru (EGFR), savukārt hroniska saules gaismas iedarbība paātrina novecošanās procesus, kas padara epidermu plānāku līdz ar rete izciļņu saplacināšanu (3. attēls). No otras puses, vecāka gadagājuma cilvēku saules neaizsargātās zonas ir salīdzināmas ar jauniešu vietām [33].
Ir pierādīts, ka UVB iedarbība no devas atkarīgā veidā izjauc epidermas barjeras funkciju bezspalvaino Balb/c peļu tēviņiem [34,35], un ādas barjeras traucējumi var izraisīt akūtu iekaisuma reakciju vai hronisku iekaisīgu ādas slimību saasināšanos, piemēram, kā atopiskais dermatīts [36]. Transepidermālais ūdens zudums (TEWL) ir plaši pazīstams kā parametrs ādas barjeras traucējumu mērīšanai, un daudzi ziņojumi ir apstiprinājuši, ka dažādas UV devas var izraisīt TEWL palielināšanos peļu un cilvēku paraugos [37-40]. Epidermā ir vairāki iekaisuma signālu ceļi, kas saistīti ar dažādiem virsmas receptoriem, piemēram, EGFR [41, transformējošie augšanas faktora receptori (TGFR) [42, A43], nodevu līdzīgi receptori (TLR)[44], IL{{ 10}} receptoru un TNF receptoru (TNFR)[45-47]. Dominējošais citokīnu avots epidermā ir keratinocīti, un galvenie citokīni, kas izdalīti no keratinocītiem pēc UVR starojuma, ir interleikīni (IL-1, IL-3, IL-6, IL-8 , IL-33), koloniju stimulējošie faktori (GM-CSF, M-CSF, G-CSF) un transformējošais augšanas faktors (TGF- ), transformējošais augšanas faktors (TGF- ), TNF-c, augsts mobilitātes grupa box1 (HMGB1) un trombocītu izcelsmes augšanas faktors (PDGF)[48-50]. UVR var aktivizēt signalizāciju tieši ar ROS ražošanu vai netieši ar DNS vai mitohondriju bojājumiem un pēc tam izraisīt iekaisumu. Iepriekšējie pētījumi par UVR izraisītu iekaisumu ir apkopoti 1. tabulā.
EGFR signalizācijai ir svarīga loma keratinocītu proliferācijā, diferenciācijā, šūnu adhēzijā, migrācijā un izdzīvošanā. Tomēr EGFR loma iekaisuma reakcijā uz UVR ir ļoti sarežģīta. Viens ziņojums parādīja, ka ar UV starojumu apstarotām pelēm un keratinocītiem, kas tika ārstēti ar EGFR inhibitoru, ir nomāktas iekaisuma reakcijas, piemēram, samazināta imūno šūnu infiltrācija un samazināts iekaisuma citokīnu līmenis (TNF-, IL-8, IL-1a, Ciklooksigenāzes (COX2))[77]. Rezultāti arī parādīja, ka EGFR ir daļēji atbildīgs par p38 mitogēnu aktivētu proteīnkināzes (MAPK) aktivētu iekaisuma reakciju [77]. Ir labi zināms, ka p38 MAPK signalizācija ir iesaistīta daudzveidīgā iekaisuma citokīnu ražošanā, izraisot dažādas ādas patoģenēzes, tostarp fotonovecošanos. UV inducētā COX-2 ekspresija galvenokārt ir atkarīga no p38 MAPK signalizācijas ceļa[78] un regulē prostaglandīna 2 (PGE2) sekrēciju, kas ir galvenie iekaisuma veicinošie citokīni, kas ir atbildīgi par imūno šūnu infiltrāciju, pietūkumu un tūsku [79]. ].hesperidīna lietošanaTomēr daži jaunākie ziņojumi liecina, ka ilgstoša ārstēšana ar EGFR inhibitoriem var izraisīt priekšlaicīgas ādas novecošanās fenotipus ar ROS izraisītu oksidatīvo stresu vai šūnu novecošanos, ko izraisa šūnu cikla apstāšanās [80]. Tāpēc EGFR loma UVR izraisītā ādas novecošanā ir ļoti sarežģīta un vēl nav noskaidrota. NF-kB ir viens no galvenajiem šūnu iekaisuma procesu mediatoriem, un ir vispāratzīts, ka UV starojums var palielināt NF-kB transkripcijas aktivitāti, kā rezultātā rodas hroniski iekaisuma signāli [81]. Cilvēka keratinocīti, kas apstaroti ar UV starojumu, uzrādīja paaugstinātu iekaisuma citokīnu IL-1, IL-6, IL-8 un TNF- ekspresiju caur NF-kB ceļu [82,83]. TLR tiek ekspresēti epidermas keratinocītos un Langerhansa šūnās, un tiem ir izšķiroša nozīme patogēnu identificēšanā un imūnreakcijās. Ir pierādīts, ka TLR ir svarīga funkcija UV izraisītā iekaisumā, izmantojot pakārtoto signalizācijas ceļu, kas ietver NF-KB. Konkrēti, UV bojāti keratinocīti izdala nekodējošu RNS, kas var aktivizēt TLR3 un izraisīt iekaisuma reakcijas, piemēram, TNF- un I-6 [84]. Ādas epidermā dominē TNFR ekspresija, un TNF- var aktivizēt dažādus iekaisuma ceļus caur NF-kB un MAPK. Ir ziņots, ka UV starojums ievērojami palielināja gan šķīstošo, gan pilna garuma TNF- epidermas keratinocītos [85]. Lai gan epiderma pastāvīgi atjaunojas un šūnu apoptoze ir būtisks epidermas homeostāzes faktors, ir arī svarīgi atzīmēt, ka traucēta, priekšlaicīga vai pārmērīga apoptoze var izraisīt epidermas homeostāzes disregulāciju un veicināt novecošanās fenotipus, piemēram, saules apdeguma šūnas.zaudēja impērija cistancheIr pierādīts, ka TNF- var izraisīt keratinocītu apoptozi, izmantojot UV inducētu TNFR-1 vai p55 receptoru ceļu [86,87]. TGF- ekspresija ir salīdzinoši zemāka cilvēka epidermā, kas galvenokārt izpaužas epidermas bazālajos slāņos un ir atbildīga par epitēlija homeostāzi, brūču dzīšanu un pretiekaisuma reakciju [88]. Hroniska UV apstarošana var samazināt TGF- 2 sintēzi, samazinot TGF-II receptoru (TRII) mRNS ekspresiju [89,90].

Cistanche var novērst novecošanos
2.2. Lielas iekaisuma reakcijas dermā pēc UV iedarbības
Dermu galvenokārt veido kolagēns, elastīgās šķiedras, nervi, asinsvadi, matu folikulas un dziedzeri, kur galvenā dermas sastāvdaļa ir kolagēns [91]. Galvenie šūnu veidi dermā ir fibroblasti, asinsvadu gludās muskulatūras šūnas, makrofāgi, adipocīti, tuklo šūnas, Švāna šūnas un folikulu cilmes šūnas [91,92]. Fibroblasti nodrošina dermu ar kolagēnu bagātu ekstracelulāro matricu (ECM), un imūno šūnu infiltrāciju uztur asinsvadi un limfātiskie asinsvadi [93,94]. Fotonovecojušo dermu galvenokārt raksturo plānā derma, samazināts kolagēna saturs, neorganizētas un sadrumstalotas kolagēna šķiedras, elastīgo šķiedru noārdīšanās un smagi dermas saistaudu bojājumi, kas izraisa redzamākās ādas novecošanas pazīmes, piemēram, grumbu veidošanos, trauslu atrofisku ādu. , aizkavēta brūču dzīšana un nokarāšana [95]. Ir daudz in vivo un in vitro pētījumu, kuros ir pētīta UVR ietekme uz dermu (1. tabula).

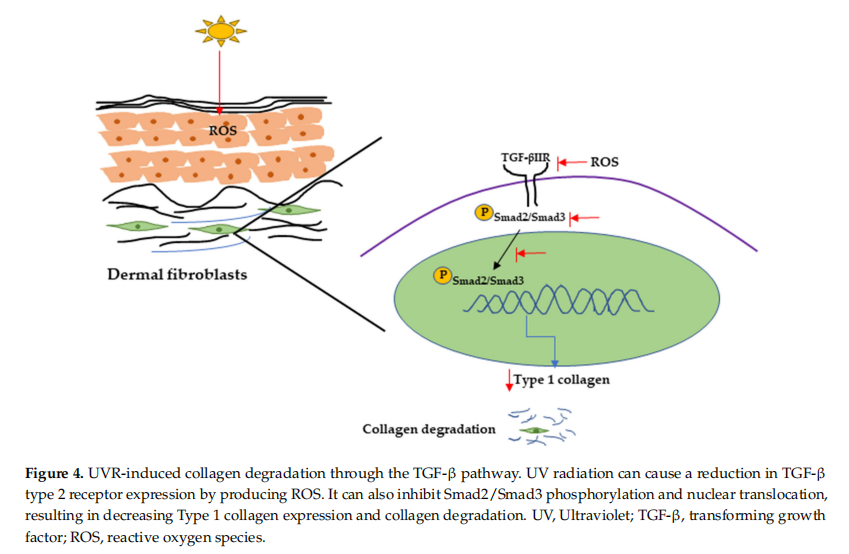
Bojātas kolagēna šķiedras un elastīna šķiedras ir visredzamākā UVR mediētās novecojušās dermas sastāvdaļa, ko galvenokārt izraisa matricu noārdošo metaloproteināžu (MMP) sintēze, izmantojot MAP kināzes signālu[14]. MMP ir visuresošu endopeptidāžu saime un piedalās iekaisuma procesos, regulējot ķemokīnu aktivitāti [96, 97]. Ir ziņots, ka MMP ir atbildīgi par kolagēna noārdīšanos, galvenokārt ar kolagēna-1 (MMP-1), stromelizīna-1(MMP-3) un želatināzes B (MMP{) starpniecību. {9}}), kas tieši un pilnībā noārda kolagēnu [98]. Vienā pārskatā tika parādīta palielināta MMP-1, MMP-2, MMP-3, MMP-9, MMP-11, MMP-17 un MMP izteiksme. -27 fotovecāka cilvēka apakšdelmā korelēja ar samazinātu I tipa prokolagēna ekspresiju [99]. I tipa kolagēns ir visizplatītākais proteīns ECM, un kolagēna fibrillas sintezē prokolagēni (kolagēna prekursoru molekulas), izmantojot virkni reakciju [100]. Citā ziņojumā tika parādīts, ka cilvēka UV starojuma apstarotajā ādā palielinājās MMP{20}} ekspresija līdz ar kolagēna noārdīšanos [101]. UVR var arī ierosināt kolagēna noārdīšanos, samazinot prokolagēna sintēzi, un ir ziņots, ka UVR var samazināt prokolagēna sintēzi, samazinot TGF-/Smad signalizācijas ceļu[102]. TGF- ierosina signālu pārraidi, saistoties ar šūnu virsmas receptoriem (TGF-I un II tipa receptoriem), pēc tam ar TGF- -saistīto gēnu transkripciju, fosforilējot Smad2/Smad3 kompleksu. Ir ziņots, ka TGF- var aktivizēt I tipa kolagēna gēna (COL1A2) promotora aktivitāti, izmantojot Smad signalizācijas ceļu [103]. Viens ziņojums parādīja, ka UV apstarošana kavē Smad2/Smad3 kodola translokāciju, kā rezultātā samazinās TGF-II receptoru transkripcija un proteīnu sintēze un I tipa prokolagēna ekspresija pelēm bez apmatojuma un cilvēka dermas fibroblastos [76,102,104] (4. attēls).
Dažādi stresa faktori, tostarp UV starojums, var aktivizēt DNS bojājumu reakciju, kas var ierosināt šūnu cikla apstāšanos, izmantojot p53/p21 ceļu, kas ietver P38/MAPK kaskādi un NF-kB [105] ceļu. Ir pierādīts, ka cilvēka ādā, kas pakļauta UV starojuma iedarbībai, ir ievērojami augsts novecojošo šūnu uzkrāšanās [106]. Novecojošu fibroblastu uzkrāšanās var paātrināt ādas novecošanos, izdalot ar novecošanos saistītus sekrēcijas fenotipu (SASP) faktorus, tostarp IL-1a, IL-1, IL-6, IL-8, un MMPs.SASP faktori, kas izdalās no novecojošiem fibroblastiem, ir atbildīgi par hronisku iekaisumu, kā arī ECM degradāciju, kā rezultātā notiek fotonovecošanās[107]. 5. attēlā ir izskaidroti galvenie signalizācijas ceļi, kas saistīti ar UV izraisītu fotonovecošanos.

3. Secinājumi
Šajā pārskatā tika apkopota saikne starp iekaisuma molekulām un ādas novecošanos, ko izraisa UVR. Dabisko novecošanos var paātrināt ārējie faktori, galvenokārt UVR, kas izraisa tiešus DNS bojājumus vai netieši, radot radikāļus. Ādā epidermas keratinocīti ir galvenais citokīnu ražošanas avots, un ādas fibroblasti ir galvenais MMP avots, un ir pierādīts, ka DNS bojājums izraisa iekaisuma molekulu izdalīšanos no epidermas keratinocītiem (IL-1, IL{). {1}}, IL-6, IL-8, GM-CSF, M-CSF, G-CSF, TGF-, TGF-, TNF- un PDGF) un no ādas fibroblastiem (MMP{) {10}}, MMP-2, MMP-3, MMP-9, MMP-11, MMP-17 un MMP-27) [48 ]. Hronisks iekaisums var saasināt novecošanos un izraisīt SASP faktoru sekrēciju dermas fibroblastos un melanocītos [108, 109]. Hroniska SASP faktora sekrēcija ir atbildīga par daudzām ar vecumu saistītām patoloģijām, piemēram, aterosklerozi, 2. tipa cukura diabētu, aptaukošanos, sirds un asinsvadu slimībām, sarkopēniju, neirodeģeneratīvām slimībām un Alcheimera slimību [110-113]. Tā kā ir konstatēts, ka iekaisuma reakcijas pēc UV iedarbības var paātrināt novecošanās procesu, kā arī ar vecumu saistītu patofizioloģiju, ir jāizstrādā jaunas pieejas, kas vērstas uz šīm iekaisuma molekulām.
Šis raksts ir izvilkts no Int. J. Mol. Sci. 2021, 22, 3974. https://doi.org/10.3390/ijms22083974 https://www.mdpi.com/journal/ijms
